Bút tiêm Mixtard 30 FlexPen 100IU/ml trị đái tháo đường (5 cây x 3ml)
Đặc điểm nổi bật
- Công dụng
Điều trị bệnh đái tháo đường.
- Thương hiệuNovo Nordisk (Đan Mạch)

- Hãng sản xuất
Novo Nordisk
- Nơi sản xuất
Pháp
- Dạng bào chế
Hỗn dịch tiêm
- Cách đóng gói
Hộp 5 cây
- Thuốc cần kê toa
Có
- Hạn dùng
30 tháng từ ngày sản xuất.
Thông tin sản phẩm
Thành phần
Mixtard 30 gồm 30% insulin hòa tan và 70% insulin isophane.
Tá dược: Kẽm chloride, glycerol, metacresol, phenol, dinatri phosphate dihydrate, natri hydroxide/acid hydrochloric (để điều chỉnh pH), protamine sulphate và nước pha tiêm.
Công dụng (Chỉ định)
Điều trị bệnh đái tháo đường.
Cách dùng - Liều dùng
Mixtard là loại insulin tác dụng kép. Đây là một công thức hai pha gồm Insulin tác dụng nhanh và insulin tác dụng kéo dài. Sản phẩm insulin pha trộn sẵn thường được dùng một hoặc hai lần/ngày khi cần có tác dụng khởi đầu nhanh cùng với tác dụng kéo dài hơn.
Liều lượng
Liều lượng tùy thuộc vào từng cá nhân và được xác định theo nhu cầu của bệnh nhân. Nhu cầu insulin của từng cá nhân thường từ 0,3-1,0 lU/kg/ngày. Nhu cầu insulin hàng ngày có thể cao hơn ở bệnh nhân kháng insulin (ví dụ trong tuổi dậy thì hoặc do béo phì) và thấp hơn ở bệnh nhân sản xuất được lượng insulin nội sinh thặng dư. Nên có bữa ăn chính hoặc bữa ăn nhẹ chứa carbonhydrate trong vòng 30 phút sau mỗi lần tiêm.
Điều chỉnh liều
Bệnh đi kèm, đặc biệt là tình trạng nhiễm trùng và sốt, thường làm tăng nhu cầu insulin của bệnh nhân. Các bệnh đi kem ở thận, gan hoặc bệnh ảnh hưởng đến tuyến thượng thận, tuyến yên hoặc tuyến giáp có thể đòi hỏi thay đổi liều insulin. Cũng có thể cần phải điều chỉnh liều nếu bệnh nhân thay đổi hoạt động thể lực hay chế độ ăn thông thường. Việc điều chỉnh liều cũng có thể cần thiết khi chuyển bệnh nhân từ một chế phẩm insulin sang một loại khác.
Cách dùng
Đường dùng: Tiêm dưới da. Hỗn dịch insulin không bao giờ được tiêm tĩnh mạch.
Mixtard được dùng tiêm dưới da vào vùng đùi hoặc thành bụng. Nếu thuận tiện, vùng mông hoặc vùng cơ delta cung có thể tiêm được.
Tiêm dưới da vào thành bụng bảo đảm sự hấp thu nhanh hơn tại các vị trí tiêm khác.
Tiêm vào nếp gấp da được véo lên giảm thiểu nguy cơ tiêm báp không định trước. Nên giữ kim tiêm dưới da ít nhất 6 giây để đảm bảo toàn bộ liều insulin đã được tiêm.
Nên luôn thay đổi vị trí tiêm trong cùng một vùng tiêm để giảm nguy cơ loạn dưỡng mô. Mixtard Flexpen là bút tiêm bơm sẵn thuốc được thiết kế để sử dụng với kim tiêm NovoFine hoặc NovoTvvist dùng một lần có độ dài 8mm. Flexpen cung cấp 1-60 đơn vị, với các nấc mỗi nấc 1 đơn vị. Mixtard Flexpen được đóng kèm trong hộp với một tờ hướng dẫn sử dụng chi tiết để bệnh nhân tuân theo.
HƯỚNG DẪN SỬ DỤNG CHO BỆNH NHÂN
Xin đọc kỹ hướng dẫn sử dụng sau đây trước khi dùng Mixtard FlexPen
FlexPen của bạn là một bút tiêm insulin định liều bằng cách xoay độc đáo. Bạn có thể chọn liều tư 1 đến 60 đơn vị, với các nấc mỗi nấc 1 đơn vị. FlexPen được thiết kế để sử dụng với kim NovoFine hoặc kim NovoTvvist sử dụng một lần có độ dài 8 mm. Để thận trọng, luôn mang theo một bút tiêm insulin dự phòng trong trường hợp FlexPen bị mất hoặc hư hỏng.
Mixtard 30 Flexpe
Chuẩn bị Mixtard FlexPen của bạn.
Kiểm tra nhãn để bảo đảm Mixtard FlexPen chứa đúng loại insulin. Bạn phải trộn insulin trước khi tiêm lần đầu tiên bằng một FlexPen mới:
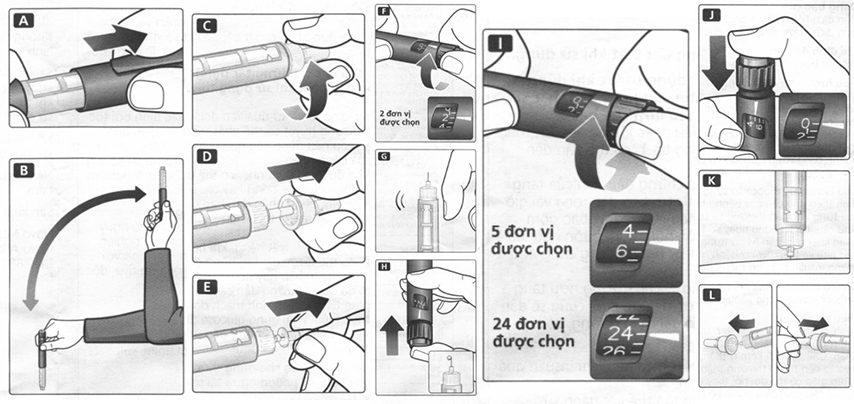
A. Để insulin đạt đến nhiệt độ phòng trước khi sử dụng. Điều này làm cho việc đồng nhất hỗn dịch dễ dàng hơn.
Tháo nắp bút tiêm.
B. Di chuyển bút tiêm lên và xuống giữa 2 vị trí 20 lần như cho thấy trong hình để viên bi thủy tinh di chuyển từ đầu này đến đau kia của ống thuốc. Lặp lại thao tác này cho đến khi hỗn dịch thuốc trở nên trắng đục đồng nhất.
Đối với mỗi lần tiêm sau di chuyển bút tiêm lên và xuống giữa 2 vị trí ít nhất 10 lần cho đến khi hỗn dịch thuốc trở nên trắng đục đồng nhất. Sau khi bạn đã trộn Insulin, tiến hành ngay tất cả các bước tiêm khác không được chậm trễ.
Gắn kim
C. Tháo miếng bảo vệ khỏi kim dụng một lần. Vặn kim thẳng chặt vào Flexpen.
D. Kéo bật nắp lớn bên ngoài giữ lại để dùng về sau.
E. Kéo bật nắp kim bên trong đi.
Kiểm tra dòng chảy Insulin
Trước mỗi lần tiêm có thể có một lượng nhỏ không khí trong ống thuốc trong quá trình sử dụng bình thường. Để tránh tiêm không khí và bảo đảm định liều chính xác:
F. Xoay nút chọn liều tiêm để chọn 2 đơn vị.
G. Cầm FlenxPen với kim hướng lên trên và dùng một ngón tay gõ nhẹ vào ống thuốc vài lần để làm cho tất cả bọt khí di chuyển lên đỉnh ống thuốc.
H. Giữ kim hướng lên trên, ấn nút bấm tiêm thuốc xuống hoàn toàn. Nút chọn liều tiêm trở về 0. Một giọt insulin xuất hiện ở đầu kim. Nếu không có, thay kim và lặp lại quá trình này không quá 6 lần. Nếu một giọt insulin không xuất hiện, bút tiêm đã bị hư và phải sử dụng một bút tiêm mới
Chọn liều tiêm của bạn
Kiểm tra nút chọn liều tiêm đang ở vị trí số 0
I. Xoay nút chọn liều tiêm để chọn số đơn vị bạn cần tiêm. Liều thuốc tiêm có thể được điều chỉnh tăng hay giảm bằng cách xoay nút chọn liều tiem tới hay lui cho đến khi liều đúng nằm ngang với vạch chỉ liều tiêm. Khi xoay ngược lại cần cẩn thận không ấn vào nút bấm tiêm thuốc vì sẽ làm cho insulin thoát ra ngoài. Bạn không thể chọn một liều lớn hơn số đơn vị thuốc còn lại trong ống thuốc.
Tiêm liều thuốc của bạn
Đâm kim qua da. sử dụng kỹ thuật tiêm do bác sĩ hoặc y tá hướng dẫn.
J. Tiêm liều thuốc bằng cách ấn nút bấm tiêm thuốc xuống hoàn toàn cho đến khi số 0 nằm ngang với vạch chỉ liều tiêm. Cẩn thận chỉ ấn vào nút bấm tiêm thuốc khi tiêm. Xoay nút chọn liều tiêm sẽ không tiêm insulin
K. Ấn giữ nguyên nút bấm tiêm thuốc ở vị trí ấn xuống hoàn toàn sau khi tiêm cho đến khi rút kim ra khỏi da. Kim phải giữ dưới da ít nhất 6 giây. Điều này đảm bảo tất cả thuốc đều được tiêm hết
L. Đưa kim vào trong nắp lớn bên ngoài kim mà không chạm vào nắp lớn bên ngoài kim. Khi kim đã vào trong, đẩy cẩn thận nắp lớn bên ngoài kim vào hoàn toàn và vặn tháo kim ra. Hủy kim cẩn thận và đậy nắp bút tiêm lại.
Lưu ý khi sử dụng
- Luôn kiểm tra có ít nhất 12 đơn vị Insulin còn lại trong ống thuốc để cho phép làm đồng nhất thuốc. Nếu còn ít hơn 12 đơn vị, sử dụng một FlenxPen mới.
- Luôn sử dụng một kim mới cho mỗi lần tiêm để ngăn ngừa sự nhiễm bẩn.
- Cẩn thận không làm cong hoặc hư hỏng kim trước khi sử dụng.
- Để làm giảm nguy cơ vô ý bị kim đâm phải, không bao giờ đậy nắp kim bên trong lại sau khi đã tháo ra khỏi kim.
- Không sử dụng thang báo lượng thuốc còn lại để định liều insulin của bạn.
- Luôn tháo kim sau mỗi lần tiêm và bảo quản FlexPen không có kim gắn vào. Nếu không, hỗn dịch thuốc có thế bị rò rỉ và làm cho việc định liều thuốc chính xác.
- Những người chăm sóc bệnh nhân phải thật cẩn thận khi xử lý kim đã sử dụng để tránh bị kim đâm.
- Hủy FlexPen đã sử dụng không gán kim một cách cẩn thận.
- Không được cho người khác sử dụng chung kim và Mixtard FlexPen.
Bảo dưỡng.
FlexPen của bạn được thiết kế để hoạt động chính xác và an toàn. Nó phải được sử dụng cẩn thận. Nếu bị rơi hoặc bị vỡ sẽ có nguy cơ hư hỏng và rò rỉ insulin.
Bạn có thể làm sạch bên ngoài FlexPen bằng cách lau với một miếng gạc y tế. Không ngâm, rửa hoặc bôi trơn vì có thể làm hư hỏng bút tiêm. Không bơm insulin vào lại Mixtard FlexPen.
Không sử dụng trong trường hợp sau (Chống chỉ định)
Quá mẫn với hoạt chất hoặc với bất kỳ tá dược nào của thuốc.
Lưu ý khi sử dụng (Cảnh báo và thận trọng)
Việc điều trị không đủ liều hoặc không liên tục, đặc biệt trong đái tháo đường tip 1, có thể dẫn đến tăng đường huyết.
Thông thường, các triệu chứng đầu tiên của tăng đường huyết xuất hiện từ từ, kéo dài trong vài giờ hoặc vài ngày. Những triệu chứng này bao gồm khát, tiểu nhiều lần, buồn nôn, nôn, buồn ngủ, da khô đỏ, khô miệng, mất sự ngon miệng cũng như hơi thở có mùi aceton.
Trong đái tháo đường tip 1, các trường hợp tăng đường huyết không được điều trị cuối cùng sẽ dẫn đến nhiễm ceton acid do đái tháo đường, có khả năng gây tử vong.
Hạ đường huyết có thể xảy ra nếu liều insulin quá cao so với nhu cầu insulin.
Bỏ một bữa ăn hay luyện tập thể lực gắng sức, không có kế hoạch có thể dẫn đến hạ đường huyết. Những bệnh nhân có sự kiểm soát glucose huyết được cải thiện rõ, ví dụ do liệu pháp insulin tăng cường, có thể có thay đổi về những triệu chứng cảnh báo thường gặp của hạ đường huyết và phải được bác sĩ thông báo trước. Những triệu chứng cảnh báo thường thấy có thể mất đi ở những bệnh nhân bị đái tháo đường đã lâu.
Khi chuyển bệnh nhân sang sử dụng một loại insulin khác hay nhãn hiệu insulin khác phải thực hiện dưới sự giám sát y tế chặt chẽ. Những thay đổi về nồng độ, nhãn hiệu (nhà sản xuất), loại, nguồn gốc (insulin người, insulin analogue) và/hoặc phương pháp sản xuất có thể dẫn đến cần thay đổi liều dùng. Những bệnh nhân được chuyển sang Mixtard từ một loại insulin khác có thể phải tăng một số mũi tiêm hàng ngày hoặc thay đổi liều của loại insulin mà họ đã sử dụng trước đó. Nếu việc điều chỉnh là cần thiết khi chuyển bệnh nhân sang sử dụng Mixtard thì có thể thực hiện ở liều đầu tiên hoặc trong vài tuần hoặc vài tháng đầu. Cũng như bất kỳ liệu pháp insulin nào khác, có thể xảy ra các phản ứng tại chỗ tiêm, bao gồm đau, đỏ, nổi mề đay, viêm, thâm tím, sưng và ngứa. Thay đổi liên tục vị trí tiêm trong một vùng tiêm nhất định có thể giúp làm giảm hoặc phòng ngừa các phản ứng này. Những phản ứng trên thường qua đi trong vài ngày đến vài tuần. Trường hợp hiếm gặp, phản ứng tại chỗ tiêm có thể đòi hỏi phải ngừng sử dụng Mixtard. Trước khi đi du lịch đến nơi có sự khác biệt về múi giờ, bệnh nhân nên tham khảo ý kiến bác sĩ, vì điều này có nghĩa là bệnh nhân phải tiêm insulin và dùng các bữa ăn vào những thời điểm khác. Không được sử dụng hỗn dịch insulin trong bơm truyền insulin.
Kết hợp thiazolidinedione và các thuốc insulin
Các trường hợp suy tim sung huyết khi dùng thiazolidinedione kết hợp với insulin đã được báo cáo, đặc biệt ở những bệnh nhân có các yếu tố nguy cơ tiến triển suy tim sung huyết. Cần phải nhớ điều này nếu xem xét điều trị kết hợp thiazolidinedione với các thuốc insulin. Nếu sử dụng kết hợp, phải theo dõi bệnh nhân về các dấu hiệu và triệu chứng của suy tim sung huyết, tăng cân và phù. Phải ngừng sử dụng thiazolidinedione nếu xảy ra bất kỳ triệu chứng nào về tim xấu đi.
Tác dụng không mong muốn (Tác dụng phụ)
Tóm tắt về tính an toàn
Phản ứng phụ đã được báo cáo thường gặp nhất trong thời gian điều trị là hạ đường huyết. Trong các thử nghiệm lâm sàng và trong quá trình sử dụng trên thị trường, tần suất của hạ đường huyết thay đổi theo nhóm bệnh nhân, chế độ liều dùng và mức độ kiểm soát đường huyết. Vào lúc bắt đầu điều trị bằng insulin, có thể xảy ra bất thường về khúc xạ, phù và phản ứng tại chỗ tiêm (đau, đỏ, nổi mề đay, viêm, thâm tím, sưng và ngứa tại chỗ tiêm). Những phản ứng này thường có tính chất tạm thời. Việc cải thiện nhanh sự kiểm soát glucose huyết có thể liên quan với bệnh đau thần kinh cấp, thường có thể hồi phục. Liệu pháp insulin tăng cường với sự cải thiện đột ngột về kiểm soát đường huyết có thể liên quan với bệnh võng mạc do đái tháo đường xấu đi tạm thời, trong khi việc cải thiện kiểm soát đường huyết dài hạn làm giảm nguy cơ tiến triển của bệnh võng mạc do đái tháo đường.
Bảng danh mục các phản ứng phụ
Các phản ứng phụ được liệt kê dưới đây dựa trên các dữ liệu thử nghiệm lâm sàng và được phân loại theo tần suất và nhóm hệ cơ quan của MedDRA. Các nhóm tần suất được xác định theo quy ước sau: Rất thường gặp (> 1/10); thường gặp (> 1/100 đến < 1/10); ít gặp (> 1/1000 đến < 1/100); hiếm gặp (>1/10000 đến < 1/1000); rất hiếm gặp (<1/10000); tần suất không rõ (không thể ước tính từ các dữ liệu hiện có).
|
Rối loạn hệ miễn dịch |
ít gặp - Nổi mề đay, nổi ban |
|
Rất hiếm gặp - phản ứng |
|
|
Rối loạn chuyển hóa |
Rất thường gặp - hạ đường |
|
Rối loạn hệ thần kinh |
ít gặp - Bệnh thần kinh ngoại |
|
Rối loạn mắt |
Rất hiếm gặp - Rối loạn |
|
ít gặp - Bệnh võng mạc do |
|
|
Rối loạn da và mô |
ít gặp - loạn dưỡng mỡ* |
|
Rối loạn toàn thân và |
ít gặp - phản ứng tại chỗ tiêm |
|
ít gặp - phù |
Mô tả các phản ứng phụ chọn lọc
Phản ứng phản vệ: sự xuất hiện các phản ứng quá mẫn toàn thân (bao gồm nổi ban toàn thân, ngứa, đổ mồ hôi, rối loạn tiêu hóa, phù mạch thần kinh, khó thở, đánh trống ngực, giảm huyết áp và ngất/mất ý thức) rất hiếm gặp nhưng có khả năng đe dọa tính mạng.
Hạ đường huyết: phản ứng phụ đã được báo cáo thường gặp nhất là hạ đường huyết, có thể xảy ra nếu liều insulin quá cao so với nhu cầu insulin. Hạ đường huyết nặng có thể dẫn đến bất tỉnh và/hoặc co giật và có thể gây ra suy chức năng não tạm thời hay vĩnh viễn hoặc thậm chí tử vong. Các triệu chứng của hạ đường huyết thường xuất hiện đột ngột, có thể bao gồm đổ mồ hôi lạnh, da xanh tái và lạnh, mệt mỏi, bồn chồn hoặc run, lo âu, yếu bất thường, lú lẫn, khó tập trung, buồn ngủ, đói dữ dội, thay đổi thị lực, nhức đầu, buồn nôn và đánh trong ngực.
Loạn dưỡng mỡ: Loạn dưỡng mỡ được báo cáo ít gặp, có thể xảy ra tại chỗ tiêm.
Thông báo cho bác sĩ những tác dụng không mong muốn gặp phải khi sử dụng thuốc.
Tương tác với các thuốc khác
Một số thuốc được biết là có tương tác với sự chuyển hóa glucose.
Những chất sau đây có thể làm giảm nhu cầu insulin của bệnh nhân: Thuốc điều trị đái tháo đường dạng uống, chất ức chế monoamine oxidase (MAOI), thuốc chẹn beta không chọn lọc, chất ức chế enzyme chuyển angiotensin (ACE), salicylate, các steroid đồng hóa và sulphonamide.
Những chất sau đây có thể làm tăng nhu cầu insulin của bệnh nhân: Thuốc tránh thai dạng uống
Quá liều
Không thể xác định rõ về sự quá liều đối với insulin, tuy nhiên hạ đường huyết có thể phát triển qua các giai đoạn liên tiếp nếu dùng liều quá cao so với nhu cầu insulin của bệnh nhân:
- Giai đoạn hạ đường huyết nhẹ, có thể điều trị bằng cách dùng glucose uống hay các sản phẩm có đường. Vì vậy, bệnh nhân đái tháo đường được khuyên luôn mang theo người những sản phẩm có đường.
- Giai đoạn hạ đường huyết nặng, khi bệnh nhân bị bất tỉnh, có thể được điều trị bằng glucagon (0.5 - 1mg) tiêm bắp hay tiêm dưới da do một người đã được hướng dẫn cách tiêm, hoặc dùng glucose tiêm truyền tĩnh mạch do một nhân viên y tế thực hiện. Phải dùng glucose đường tĩnh mạch nếu bệnh nhân không đáp ứng với glucagon trong vòng 10 - 15 phút.
Khi bệnh nhân tỉnh lại cần cho dùng thức ăn có chứa carbonhydrate để phòng ngừa tái phát.
Quy cách đóng gói
Ống thuốc (thủy tinh loại 1) chứa 3 ml hỗn dịch với một piston (bromobutyl) và một nút chặn (bromobutyl/ polyisoprene) chứa trong bút tiêm bơm sẵn thuốc đa liều dùng rồi bỏ làm bằng polypropylene trong một hộp carton, ống thuốc chứa một viên bi thủy tinh giúp cho việc đồng nhất hỗn dịch được dễ dàng.
Quy cách đóng gói: Hộp 5 bút tiêm bơm sẵn thuốc. Không phải tất cả quy cách đóng gói đều được bán trên thị trường.
Hạn dùng
30 tháng từ ngày sản xuất.